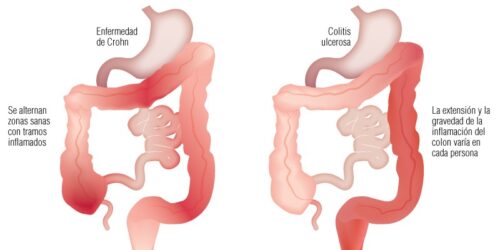
La enfermedad de Crohn (EC) y la colitis ulcerosa (CU) son las dos enfermedades inflamatorias intestinales (EII) de carácter autoinmune más comunes. Las EII no tienen cura, pero existen tratamientos para controlar la enfermedad. Garantizar la calidad de vida del paciente: el diagnóstico y el manejo de la enfermedad será fundamental.
¿En qué consiste la enfermedad inflamatoria intestinal?
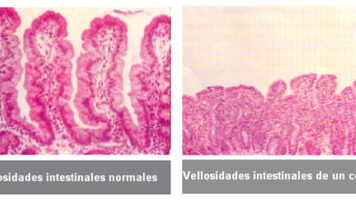
Las EII son unas enfermedades crónicas en la cuales el sistema inmunitario ataca al propio organismo y provoca inflamación y lesiones al intestino. La enfermedad de Crohn puede afectar a cualquier parte del tubo digestivo desde la boca hasta el ano y la colitis al intestino grueso. Estas enfermedades provocan diferentes afectaciones al tejido intestinal: inflamación o acumulación de tejido cicatricial que puede provocar obstrucción, desarrollo de lesiones (úlceras y fístulas), y malabsorción de nutrientes.
La causa de estas enfermedades se desconoce. Existe una combinación de factores genéticos y ambientales que causan una respuesta anormal al sistema inmune del tracto gastrointestinal. Es frecuente en países desarrollados y afecta a cualquier edad, pero es más común entre los 15 y los 30 años de edad.
¿Cuáles son los síntomas?
La enfermedad actúa en forma de brotes intermitentes, es decir, períodos de síntomas graves seguidos de períodos de remisión (con sintomatología leve o asintomáticos) que pueden durar semanas o años (sin saber cuándo ocurrirá).
Los síntomas iniciales son dolor abdominal acompañado de diarrea, aunque variarán según qué parte del intestino esté afectada y de su gravedad.
- En la enfermedad de Crohn se suele producir: diarrea voluminosa, pérdida del apetito y de peso, fiebre, fístulas, aftas bucales, vómitos, sensación de plenitud y retraso del crecimiento infantil.
- En la colitis ulcerosa es más común realizar deposiciones diarreicas de menos volumen, pero más frecuentes, con sangre, pus y mucosidad, sensación de evacuación incompleta y urgencia de las deposiciones.
En ambos casos debido a que el intestino queda afectado y no se absorben correctamente los nutrientes, los pacientes pueden presentar osteoporosis, fatiga y falta de concentración, anemia y desnutrición. Otras alteraciones secundarias se producen a nivel dérmico (erupciones cutáneas o lesiones en la piel), articular (artritis), hepático (solo en el caso de la colitis) y en los ojos (uveítis).
¿Cómo se diagnostica?
Se utilizan varias pruebas para diagnosticar la EII, pasando primero por una revisión médica del historial clínico y una exploración física; y posteriormente por alguna otra prueba complementaria (endoscopia digestiva o analítica de sangre y de excrementos o pruebas de imagen).
¿En qué consiste el tratamiento?
El tratamiento tendrá como objetivo controlar la inflamación, corregir las carencias de la dieta y aliviar los síntomas, ya que la enfermedad no tiene cura. A veces la enfermedad puede entrar en remisión por sí sola, esto dificulta saber si un tratamiento ha sido efectivo.
La aplicación del tratamiento dependerá de la gravedad de la enfermedad y de su localización en el intestino. A nivel farmacológico, algunos de los medicamentos pautados son antiinflamatorios, antibióticos, antidiarreicos y medicamentos que inhiben el sistema inmune. Abandonar el tratamiento puede provocar una recaída o una mala evolución de la enfermedad. A veces (más frecuente en Crohn) se necesita cirugía que pueda corregir perforaciones, sangrados u obstrucciones intestinales.
Por otra parte, mantener un estilo de vida saludable es primordial para manejar bien la enfermedad. Hacer actividad física, no fumar ni consumir sustancias tóxicas y seguir una dieta saludable. El tratamiento dietético es clave para una correcta evolución de la enfermedad y es importante guiarse por un profesional cualificado.
¿Cómo debe ser la dieta?
La dieta no es la causa de la enfermedad inflamatoria intestinal, pero hay alimentos que pueden empeorar los síntomas.
El objetivo de la dieta es disminuir la carga antigénica, reducir los mediadores inflamatorios y aportar todos los nutrientes necesarios para la reparación de tejidos y evitar el déficit nutricional. Si no se realiza de forma correcta existe un riesgo de un 20% a un 85% de padecer malnutrición debido a la pérdida del apetito y a la malabsorción intestinal. Debe ser supervisada por un nutricionista.
La dieta debe ser saludable, equilibrada y adaptada a las necesidades del individuo y a los tratamientos aplicados (fármacos y/o cirugía). Algunas de las recomendaciones son:
- Comer en pequeñas cantidades
- Evitar temperaturas extremas de los alimentos
- Reducir y adaptar la ingesta de grasas y azúcares simples
- Adecuar el tipo de fibra
- Eliminar la lactosa en caso de que haya una intolerancia
- Asegurar una correcta hidratación con bebidas isotónicas específicas
- Evitar alimentos precocinados, irritantes, edulcorantes y flatulentos
- Evitar alimentos ricos en histamina si la enzima DAO se ha visto afectada (muy común en ambas enfermedades)
¿Qué relación hay entre las EII y el déficit de la actividad DAO?
Se ha observado que en pacientes con EII la actividad de la enzima DAO es un 50% menor comparado con pacientes sanos, este dato respalda la hipótesis que los individuos con una mutación en la enzima DAO pueden mostrar susceptibilidad a la colitis ulcerosa y que sea más grave; así como una mayor secreción de histamina en el intestino. Se dice que la DAO podría ser un marcador útil para previsualizar el riesgo de recurrencia o complicaciones en las EII.
El daño en la mucosa intestinal que se produce a causa de por ejemplo gastroenteritis, síndrome del colon irritable o por una cirugía gastrointestinal o el tratamiento con fármacos puede reducir la actividad DAO.
Dos de los grandes problemas a los que se enfrentan los pacientes con EII son las resistencias a los tratamientos y los efectos secundarios a estos. Entre estas complicaciones se puede producir un déficit de la actividad de la enzima DAO debido a la aplicación de algún tratamiento farmacológico agresivo que pueda provocar una malabsorción intestinal. En estos casos se debe realizar un tratamiento dietético para mejorar la calidad de vida del paciente.
¿Cuál es el pronóstico?
Como muchos otros trastornos, la EII tiene un gran impacto psicosocial, de manera que la comprensión y la educación son las herramientas más importantes para manejar la enfermedad, mejorar los síntomas y prevenir complicaciones.
BIBLIOGRAFIA
- https://my.clevelandclinic.org/health/diseases/9357-crohns-disease
- https://www.alimente.elconfidencial.com/bienestar/2019-05-19/colitis-ulcerosa-enfermedad-de-crohn_2005010/
- https://www.accucatalunya.cat/ca/malalties/malalties-inflamatories-intestinals-mii/
- https://www.clinicbarcelona.org/ca/asistencia/malalties/malaltia-inflamatoria-intestinal/viure-amb-la-malaltia
- Schnedl WJ, Lackner S, Enko D, Schenk M, Mangge H, Holasek SJ. Non-celiac gluten sensitivity: people without celiac disease avoiding gluten—is it due to histamine intolerance? Inflamm Res. Springer International Publishing; 2018;67(4):279-84.
- Honzawa Y, Nakase H, Matsuura M, Chiba T. Clinical significance of serum diamine oxidase activity in inflammatory bowel disease: Importance of evaluation of small intestinal permeability. Inflamm Bowel Dis. 2011;17(2):23-5.
- Fabisiak A, Wlodarczyk J, Fabisiak N, Storr M, Fichna J. Targeting histamine receptors in irritable bowel syndrome: A critical appraisal. J Neurogastroenterol Motil. 2017;23(3):341-8.





Hola, soy paciente de lupus y estoy presentando problemas en el colon lado derecho. Me hice una prueba de heces y sali normal sin sangre ni larvas pero la prueba de orina salio positivo en proteina. Mi pregunta es que dieta puedo tener para bajar la proteina en la orina? Gracias por enviarme informacion por correo
Hola Lilia,
En estos casos es necesario solicitar una visita personalizada.
No dude en contactar con nosotras si lo necesita. Visitamos de forma online en todo el mundo.
Un saludo!
Hola,
Mi problema se relaciona con episodis de diarrees y estreñimiento, lo que me ocasiona dolor es extremo de barriga hasta el punto que en ocasiones tan solo andar es doloroso.
Estoy diagnosticada de SSC por lo que los si Tomàs pasan como parte de la enfermedad
Hola Mercè,
Gracias por compartir tu caso. Si necesitas asesoramiento por parte del equipo estaremos encantadas de poder ayudarte. Puedes llamar al 93.417.60.99 o escribir un correo y te informaremos de cómo proceder.
Un saludo!